Quintesse
Praktische nascholing voor bedrijfsartsen en verzekeringsartsen
Wil je toegang tot alle artikelen, video's en nascholing van Quintesse?
Abonneer nu! Meer informatie
Alle collecties van Quintesse
Gesorteerd op nieuw - oud
Beroepsmatige blootstelling aan endotoxinen en het risico op longkanker | Is yoga effectief voor klachten van het bewegingsapparaat op de werkvloer? | Wees nog steeds alert op silicose

MS is een neurodegeneratieve aandoening die veelal mensen in de arbeidzame leeftijd treft. Hoewel het beeld hardnekkig is dat werken met MS niet goed mogelijk zou zijn, blijkt steeds meer dat het met gerichte aandacht en goede samenwerking wel goed mogelijk is langdurig te blijven functioneren. Slechts bij een klein deel van de mensen met MS ontstaan vrij snel dusdanig forse beperkingen dat werken niet meer mogelijk is. De neuroloog en de revalidatiearts zijn de aangewezen medisch specialisten voor de behandeling en begeleiding van mensen met MS. Maar ook de ergotherapeut, fysiotherapeut en de psycholoog hebben een belangrijke rol in de behandeling. Voor de bedrijfsarts is het relevant met deze disciplines samen te werken bij de begeleiding van mensen met MS in het werk. In toenemende mate is er in de curatieve sector ook aandacht voor de relevantie van werk voor een goede kwaliteit van leven bij mensen met MS.

In dit artikel wordt een zestal psychologische beïnvloedingsmechanismen beschreven, die bij mensen onbewust tot voorspelbaar gedrag kunnen leiden. Deze principes zijn door de bekende Amerikaanse psycholoog Robert Cialdini bijeengebracht in een goed leesbaar boek Influence, dat in de Nederlandse vertaling de titel Invloed heeft. Door deze mechanismen, bekend vanuit de marketing, ook toe te passen als bedrijfs- en verzekeringsarts is het mogelijk de werknemer positief te beïnvloeden in gezondheidbevorderend of gewenst gedrag. Deze principes worden in dit artikel uitgelegd en ze worden zoveel mogelijk op de praktijk van de lezer toegepast, met voorbeelden uit de psychologie. Tot slot volgt een advies hoe men zich deze principes zorgvuldig en ethisch verantwoord eigen kan maken.
NAH vormt een groep van aandoeningen die gemeen hebben dat ze gepaard gaan met cognitieve soms progressieve beperkingen die de arbeidsproductiviteit kunnen beïnvloeden. Door goede begeleiding, de juiste aanpassingen van werkplek en functie kan arbeidsongeschiktheid op korte of langere termijn deels worden voorkomen. Voor het beoordelen van belastbaarheid en begeleiding is het belangrijk inzicht te hebben in de ernst en aard van deze aandoening. NAH-patiënten die geen somatische beperkingen hebben zien er over het algemeen niet ziek uit. Dit staat vaak in schril contrast met de beperkte functionele mogelijkheden in leven en werk die zij iedere dag ervaren.
In de richtlijn Niet-aangeboren hersenletsel (NAH) en arbeidsparticipatie staat omschreven met welke factoren rekening moet worden gehouden bij de begeleiding van werknemers tijdens de re-integratie naar eigen of ander werk. Er is een multidisciplinaire aanpak nodig om arbeidsparticipatie te kunnen realiseren.
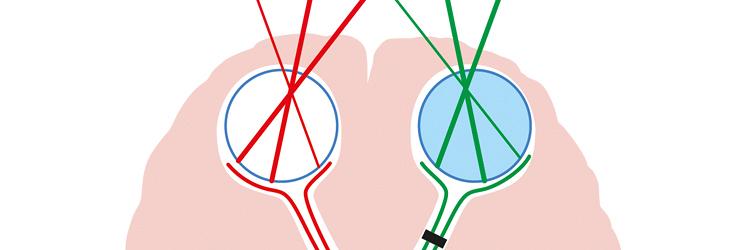
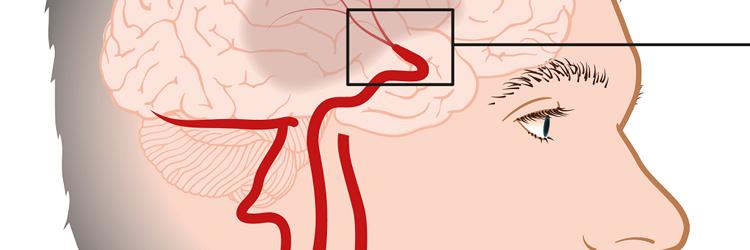
Naast diverse klachten, bijvoorbeeld hoofdpijn, nekpijn, vermoeidheid en cognitieve stoornissen, kan een whiplash in zeldzame gevallen gevolgen hebben voor het gezichtsvermogen, zoals blijkt uit deze casus.
Een dakdekker/chauffeur werd van achteren hard aangereden met een whiplash als gevolg. In de herstelperiode nadien bleek dat hij van rechts invoegend verkeer later opmerkte dan voorheen.
De bedrijfsarts in deze casus verwees betrokkene naar een klinisch arbeidsgeneeskundig instituut met vragen over de inzetbaarheid van deze dakdekker in die onderdelen van zijn functie waarin met name veiligheidsaspecten een rol spelen.
Oogheelkundig onderzoek bracht aan het licht dat er sprake was van een incomplete bitemporale hemianopsie. Deze bevinding stond op zichzelf; er waren verder geen oogheelkundige afwijkingen. Uit literatuuronderzoek bleek dat de bitemporale hemianopsie zeer waarschijnlijk is toe te schrijven aan de gevolgen van een hoogenergetisch hoofdtrauma.

Na een arbeidsongeval met dodelijke afloop vindt zowel een onderzoek door de Inspectie van Sociale Zaken en Werkgelegenheid (SZW) als door de politie in samenwerking met de forensisch arts plaats. Beide onderzoeken hebben een deels overlappend doel, te weten waarheidsvinding en strafrechtelijke vervolging van degene die verantwoordelijk is voor het ongeval. Het onderzoek van de inspectie heeft een ‘hoger’ doel, namelijk het voorkomen van nieuwe incidenten. Het onderzoek van inspectie en justitie vraagt om een goede samenwerking tussen partijen. Openheid en adequate informatieverstrekking zijn essentieel om tot een goed resultaat te komen tijdens en na het onderzoek.