A&I
Een onafhankelijke, geaccrediteerde nascholing over perioperatieve geneeskunde
Een combinatie van vaktijdschrift, e-learning en congressen, geaccrediteerd door de ABIC. Aanvragen die door ABIC worden geaccrediteerd krijgen de categorie ‘Nascholing Intensive Care’. De nascholingen met deze categorie tellen mee voor zowel het basisspecialisme (NVA, NIV, NVVC, NVvH, NVN en NVALT) als het aandachtsgebied Intensive Care.
Alle collecties van A&I
Gesorteerd op nieuw - oud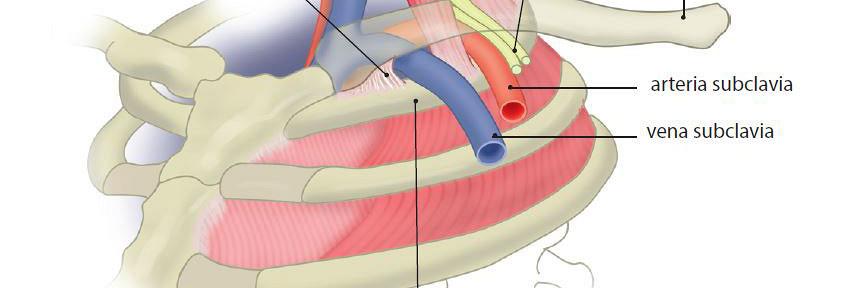
Het echogeleid supraclaviculair blok geeft een goede en voorspelbare plexusblokkade met een hoog succespercentage. Verdoving van de plexus brachialis maakt chirurgie mogelijk vanaf de elleboog tot aan de hand. Men moet geschoold zijn in het echogeleid prikken.
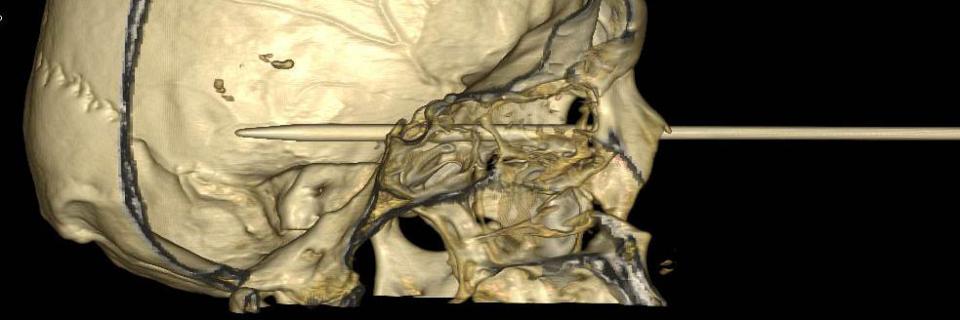
Een groot aantal patiënten op de IC van een universitair centrum is afhankelijk van de 24-uurs beschikbaarheid van een CT-scan. Bij de behandeling van neurotraumapatiënten en andere patiënten die neurochirurgische interventies nodig hebben is CT-controle van levensbelang. Midline shift is een maat voor de verschuiving van de middenlijnstructuren van de hersenen. Deze verschuiving is te berekenen op de CT-scan. Ten gevolge van deze verschuiving ontstaan circulatiestoornissen en ischemie in eloquente hersendelen. De dichtheden van de verschillende weefsels wordt aangeduid met hounsfieldeenheden.

De ontwikkeling van intensive care voor kinderen heeft de afgelopen decennia in belangrijke mate bijgedragen aan verbetering van de prognose van levensbedreigende aandoeningen bij kinderen. De karakteristieken van de patiënten die intensive care nodig hebben, zijn door de jaren heen echter sterk veranderd. Ziektebeelden zijn verdwenen en de mortaliteit is gedaald, ook van voorheen onbehandelbaar geachte aandoeningen. Dit is echter gepaard gegaan met een toename van patiënten met chronische morbiditeit. Daarnaast gaan trends in concentratie van zorg niet aan de intensive care voor kinderen voorbij: er komen grotere afdelingen met accenten in hun zorgaanbod. Dit veranderende landschap van de intensive care voor kinderen heeft belangrijke consequenties voor de organisatie van de patiëntenzorg en de opleiding van kinderarts-intensivisten.
Met een toenemende zorgcomplexiteit is het belangrijker dan ooit om de patiëntveiligheid te optimaliseren en te integreren in alle aspecten van de perioperatieve zorg. Dit is een uitdaging die op alle niveaus binnen de ziekenhuisorganisatie aangegaan moet worden. Patiëntveiligheid kent vele facetten: het identificeren van zwakke plekken in de organisatie door het doen van audits, incidentanalyses en prospectieve risicoanalyse; trainen van personeel in niet-technische vaardigheden en spoedeisende gevallen en het gebruik van gestandaardiseerde ‘best practice’-richtlijnen. Dit artikel beschrijft deze facetten en biedt aanbevelingen en mogelijke oplossingen voor het optimaliseren van de patiëntveiligheid.
Het jaaroverzicht cardiothoracale anesthesiologie is een overzicht van opvallende artikelen uit de medische onderzoeksliteratuur met impact op het dagelijks functioneren van een (cardio-) anesthesioloog of intensivist.
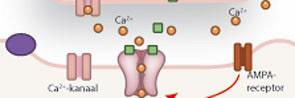
Multimodale perioperatieve analgesie is een van de pijlers van optimale perioperatieve zorg. Een van de bekendste onderdelen hiervan is (s-)ketamine. Het gebruik van ketamine in analgetische dosering leidt tot een vermindering van postoperatieve pijn en postoperatieve opioïdbehoefte. Het combineren van ketamine met andere niet-opioïde analgetica leidt tot een betere uitkomst. Ondanks toenemend bewijs en opname in lokale en landelijke protocollen blijven er vragen over het optimale gebruik als het gaat om dosering en tijd van toediening.