Nurse Academy
Praktijkgerichte nascholing voor verpleegkundigen
Nurse Academy biedt bijscholing via een vaktijdschrift met online toetsen, gecombineerd met een kennisarchief, speciaal voor verpleegkundigen en verpleegkundig specialisten (VS) in het ziekenhuis. Je kunt er 40 accreditatiepunten per jaar mee halen, geaccrediteerd door de V&VN VS, waar en wanneer jij dat wilt.
Wil je toegang tot alle artikelen, video's en nascholing van Nurse Academy?
Abonneer nu! Meer informatie
Alle collecties van Nurse Academy
Gesorteerd op nieuw - oud
Niet kunnen slapen is een veelkoppig monster, waarbij een slaaptablet vaak niet de oplossing is. Analyse van het slaapritme, voeding, dagactiviteiten en daglicht zijn interventies die de verpleegkundige helder moet hebben, voordat het probleem in het medisch domein wordt geplaatst. Veel ziekten en medicatie veroorzaken een verstoring van de nachtrust.
De hypothalamus raakt zowel bij dementie als bij slaapstoornissen als eerste verstoord. Regulering van het dag-en-nachtritme en daarmee het slaapritme kan in eerste instantie plaatsvinden door het aanbieden van daglicht. Tevens is het belangrijk overdag geen nachtkleding te dragen en voldoende maaltijden aan te bieden, naast regelmatig een gesprek voeren, zodat de patiënt overdag niet te veel slaapt. Hiermee wordt het risico op een verstoring van het dag-en-nachtritme bij een delier of dementie aanzienlijk verlaagd en blijft de situatie voor de omgeving van de patiënt beter hanteerbaar. Daarnaast is voor verpleegkundigen een landelijke richtlijn ontwikkeld met handvatten.
De gebruikelijke manier om tot een diagnose te komen is een uitgebreide anamnese gevolgd door lichamelijk onderzoek, eventueel aanvullend onderzoek en de formulering van een werkdiagnose met differentiaaldiagnoses. Indien er sprake is van een stabiele situatie, is dit een beproefde methode. Er zijn echter situaties dat deze methode niet geschikt is, situaties waarin er sprake is van een acute bedreiging van de gezondheid van een patiënt. Een goede klinische blik is vaak voldoende om te zien dat een patiënt instabiel is of instabiel aan het raken is. Het opsporen van het achterliggende probleem is dikwijls complexer. Bij acute patiënten ontbreekt de tijd om via de gebruikelijke manier tot een diagnose te komen. Orgaansystemen kunnen uitvallen met ernstige restschade of de dood tot gevolg.
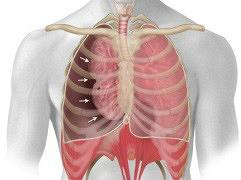
Kortademigheid wordt ook wel dyspneu genoemd. Het woord dyspneu is ontstaan uit het Griekse woord dys, dat abnormaal of verstoord betekent, en pnoia, dat ademhaling betekent. De letterlijke vertaling van dyspneu is dus ‘verstoorde ademhaling’.
Het is een subjectief, onaangenaam en angstig gevoel dat de ademhaling tekortschiet; een bewuste ervaring van verstoring van de ademhaling. Dyspneu is een vervelende klacht die veel beperkingen met zich mee kan brengen. Het kan acuut optreden, geleidelijk toenemen, slechts korte tijd of continu aanwezig zijn. Dyspneu is niet hetzelfde als hyperventilatie, zuurstoftekort of een snelle ademhaling (tachypneu).
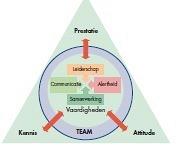
In de zorg staat betere multidisciplinaire samenwerking internationaal hoog op de agenda. Beleidsmakers, onderzoekers, zorgmanagers en zorgverleners benadrukken het belang van een goede multidisciplinaire coördinatie van zorgactiviteiten door bijvoorbeeld het invoeren van transmurale zorgpaden en door technische oplossingen zoals in Nederland het elektronisch patiëntendossier. Er is echter nog meer nodig. Zo bracht de American Heart Association onlangs een statement uit waarin zij aangeeft dat teamtraining een vereiste is voor alle cardiochirurgische OK-teams. Dit houdt in dat alle leden van het operatieteam worden getraind om effectieve communicatie, leiderschap en situationeel bewustzijn te verbeteren. In 2009 onderstreepten de Nederlandse koepelorganisaties het Landelijke Expertisecentrum Verpleging & Verzorging (LEVV, tegenwoordig V&VN) en de artsenorganisatie Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst (KNMG) ook al het belang van multidisciplinair teamwork. Multidisciplinair teamwork wordt gezien als een katalysator voor het optimaliseren van de kwaliteit en patiëntveiligheid tijdens het dagelijkse zorgproces voor de patiënt. De Inspectie voor de Gezondheidszorg benoemde recent dat een deel van de oplossing voor verbetering van het perioperatieve proces ligt in het elkaar (leren) aanspreken. En bovendien dat teamtrainingen kunnen bijdragen aan het creëren van een open werksfeer, waarin teamleden elkaar durven leren aanspreken op onjuist gedrag.
De meest voorkomende doodsoorzaak in de westerse wereld is sterfte als gevolg van hart- en vaatziekten. De belangrijkste veroorzaker van deze aandoening is atherosclerose. Patiënten met perifeer arterieel vaatlijden kunnen geen of geringe klachten hebben, zich uitend als claudicatio intermittens, tot en met kritieke ischemie met niet-genezende ulcera en necrose.
Er zijn meerdere onderzoeken mogelijk voor het vaststellen van de aard en uitgebreidheid van het vaatlijden, van heel eenvoudig (enkel-armindex) tot meer geavanceerd, zoals een MRA.
De behandeling van perifeer arterieel vaatlijden is onder andere afhankelijk van de conditie van de patiënt en de aard van de klachten. Soms wordt gekozen voor een conservatieve behandeling, terwijl in andere gevallen dotteren of een bypassoperatie de meest geschikte behandeling is. Indien revascularisatie niet mogelijk is of onvoldoende effect heeft gehad, kan amputatie een oplossing zijn om pijnklachten op te heffen en necrotisch en/of geïnfecteerd niet-genezend weefsel te verwijderen.

Bij ouderen die worden opgenomen voor een electieve operatie is screening op kwetsbaarheid noodzakelijk. Screening op ondervoeding, fysieke beperkingen, val- en deliergeschiedenis behoort tot de standaardprocedure in de preoperatieve fase. Er vindt in deze fase ook onderzoek plaats naar bestaande professionele zorginzet. Naast de vraag naar professionele zorg, vraagt men zelden of er mantelzorg wordt gegeven. Wat is mantelzorg? Voelt een mantelzorger zich overbelast? Hoe gaan we als professional om met signalen van overbelasting? Het doel van dit artikel is bewustwording van de effecten van mantelzorg op de patiënten die aandacht voor mantelzorg noodzakelijk maken. Daarnaast bent u op de hoogte van de risico’s op overbelasting en weet u hoe professionele ondersteuning geboden kan worden in een veranderd zorgklimaat met meer mantelzorgers.