Nurse Academy GGZ
Praktijkgerichte nascholing voor verpleegkundigen in de GGZ
Nurse Academy GGZ biedt bijscholing via een vaktijdschrift met online toetsen, gecombineerd met een kennisarchief, speciaal voor verpleegkundigen en verpleegkundig specialisten (VS) in de geestelijke gezondheidszorg. Je kunt er 36 accreditatiepunten per jaar mee halen, geaccrediteerd door de V&VN VS, waar en wanneer jij dat wilt.
Wil je toegang tot alle artikelen, video's en nascholing van Nurse Academy GGZ?
Abonneer nu! Meer informatie
Alle collecties van Nurse Academy GGZ
Gesorteerd op nieuw - oud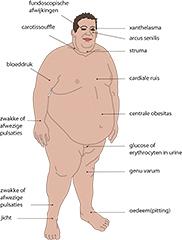
Het metabool syndroom is gedefinieerd als een cluster van risicofactoren die de kans op hart- en vaatziekten verhogen. Het staat ook bekend als prediabetes, syndroom X of insulineresistentiesyndroom. Hoewel het concept omstreden is geweest, wordt het metabool syndroom gezien als een klinisch bruikbaar middel om een sterk verhoogd risico op hart- en vaatziekten te diagnosticeren. Patiënten met psychiatrische aandoeningen lopen een sterk verhoogde kans op het ontwikkelen van het metabool syndroom, onder andere vanwege een ongezonde leefstijl en bijwerkingen van psychofarmaca zoals antipsychotica. Dit is de voornaamste oorzaak voor de tien tot twintig jaar kortere levensverwachting voor patiënten met een ernstige psychiatrische aandoening. Een essentiële stap naar de optimale behandeling is het stellen van een juiste diagnose. Er zijn verschillende studies die laten zien dat het risico op hart- en vaatziekten niet – of pas te laat – wordt onderkend bij mensen met psychiatrische stoornissen. Hierin is een belangrijke taak weggelegd voor verpleegkundigen/verpleegkundig specialisten. De belangrijkste behandeling van het metabool syndroom is leefstijlverandering. Daarnaast kunnen medicamenteuze interventies toegepast worden op de individuele risicofactoren. Belangrijkste blijft echter door systematische screening het mogelijk optreden van het metabool syndroom nauwgezet te monitoren.

Psychiatrische patiënten kunnen op basis van ondraaglijk en uitzichtloos psychisch lijden in aanmerking komen voor hulp bij zelfdoding. In 2013 waren er 42 psychiatrische patiënten die hulp kregen bij zelfdoding, in 2014 waren dit er 41. In de jaren ervoor waren het er nooit meer dan 14. Beslissingen inzake hulp bij zelfdoding in de psychiatrie behoren tot het domein van de psychiater, maar de zorg en begeleiding van patiënten in een traject van hulp bij zelfdoding liggen grotendeels bij verpleegkundigen. Hoe ziet de verpleegkundige zorg eruit tijdens een traject van hulp bij zelfdoding (HbZ)?

Steeds meer mensen beoefenen yoga en ook wordt yoga steeds vaker toegepast in een medische setting. Gezien de gunstige effecten van yoga bij een breed scala van psychiatrische en somatische problematiek, lijkt het dat deze lichaamsgerichte benadering gaat uitgroeien tot een veel toegepaste evidence-based complementaire behandelwijze. Wanneer yoga therapeutisch wordt ingezet, vereist dit specifieke competenties en kwaliteiten van de verpleegkundige.
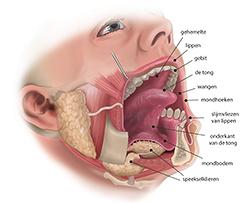
De zorg voor een goede mondgezondheid bij mensen met psychotische symptomen is onontbeerlijk en zou een vast onderdeel moeten zijn binnen de integrale zorgverlening rondom mensen met een psychotische stoornis. Hiervoor zijn geen concrete vastomlijnde richtlijnen, protocollen of interventies ontwikkeld en er is weinig systematische aandacht voor. Goede kennis van zaken, overzicht, proactiviteit, zorgvuldige regie, verantwoordelijkheid en multidisciplinaire afstemming zijn essentieel om patiënten te ondersteunen bij het voorkómen en verminderen van problemen in de mondgezondheid. Het systematisch bevragen van patiënten ten aanzien van mondgezondheid en op basis daarvan voorlichting geven en best practice interventies inzetten is van belang om de juiste zorg te verlenen.

Epilepsie is een neurologische aandoening met diverse uitingsvormen, onder andere afhankelijk van de plaats van de storingen in de hersenen. De symptomen van de aanvallen die daardoor ontstaan kunnen uiteenlopen van geen tot een korte afwezigheid, zonder of met motorische bewegingen, verwardheid, en bewusteloosheid bij aanvallen die gepaard gaan met vallen, stijfkramp en schokken. Medicatie, anti-epileptica (AE), kan helpen de aanvallen te verminderen of te stoppen. De gevolgen van de epilepsie kunnen grote impact hebben op het psychisch functioneren. Aanvallen komen vaak onverwacht en kunnen levensbedreigend zijn, waardoor de psychosociale belasting groot is. (Post)psychotische symptomen kunnen gerelateerd zijn aan de epilepsie, maar er ook los van staan. De comorbiditeit bij epilepsie is zeer divers. De verpleegkundige heeft een belangrijke rol in de aanvalsbeschrijving, het signaleren van comorbiditeit en in het ondersteunen van het zelfmanagement van de patiënt (en diens naasten).

Deze gevalsbeschrijving benadrukt het belang van aansluiten bij de achtergrond, beleving, wensen en verwachtingen van een suïcidale patiënt met een onderliggende narcistische persoonlijkheidsstoornis. Deze aansluiting is mogelijk door middel van het socratisch motiveren. Bij het socratisch motiveren wordt er rekening gehouden met iemands persoonlijkheid, mening, tempo, mogelijkheden en omstandigheden. De behandelaar past zich aan bij de patiënt en niet andersom. Het is een andere manier van motiveren, waarbij het vooral gaat om het creëren van duidelijkheid en de consequenties ervan. Het verduidelijken van de situatie staat voorop en verandering kan een gevolg zijn van deze verduidelijking. De aanvullende verpleegkundige diagnostiek, gebaseerd op de International Classification of Functioning, Disability and Health (ICF), blijkt een betrouwbare basis als vertrekpunt voor het opstellen van de verpleegkundige diagnostiek en zorgresultaten. Het betrekken van het gezin bij het behandelproces blijkt uiteindelijk cruciaal te zijn voor het beloop van de behandeling.